
https://www.eldiario.es/tribunaabierta/Hablemos-ninos-mueren_6_826677333.html
Hablemos de los niños que se mueren
Hoy se calcula que en España cerca de 15.000 niños
necesitan cuidados paliativos por sufrir una enfermedad terminal o limitante
cada año, pero solo un 16% los recibe
Un médico de cuidados paliativos sabe de antemano que
muchos de sus pacientes morirán y sin embargo está absolutamente centrado en
su vida: lograr que esa vida sea la mejor posible es su especialidad
Beatriz Fernández - Directora Acción y Cura para Tay-Sachs (ACTAYS)
21/10/2018
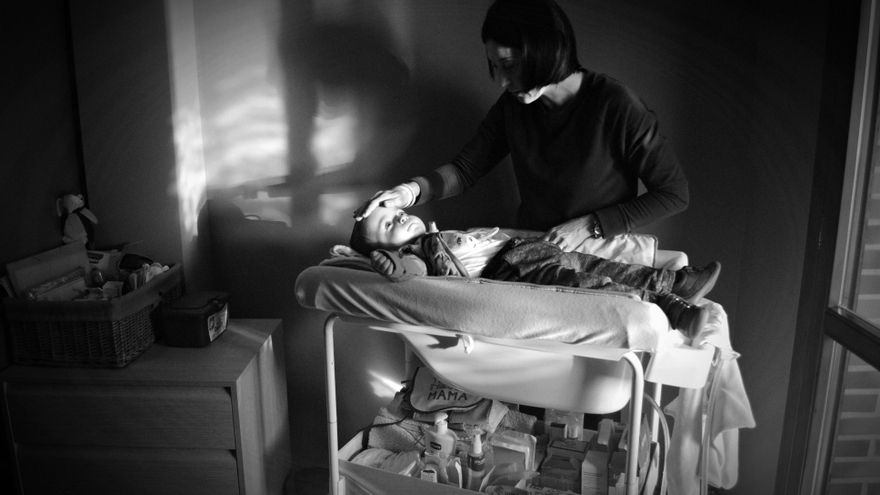
Hugo fue diagnosticado con Tay-Sachs, una rara y
cruel enfermedad neurodegenerativa que va paralizando a los niños y no tiene
cura. Laura Lafuente
"Cuando tuvimos que enfrentar los últimos días de la
vida de mi hijo, el recién estrenado equipo de cuidados paliativos
pediátricos del hospital nos acompañó en sus últimas horas, y lo que
pensamos que sería una experiencia aterradora, hoy la recordamos como algo
bonito: todos alrededor de la cama de Hugo, cantándole canciones,
improvisando con la guitarra de la musicoterapeuta... Fue un momento
especial que siempre llevaré conmigo. Ojalá hubieran llegado antes".
Beatriz y Javier perdieron a su hijo de solo tres
años. Con un año, Hugo fue diagnosticado con Tay-Sachs, una rara y cruel
enfermedad neurodegenerativa que va paralizando a los niños que la padecen a
lo largo de una travesía de síntomas y cuidados extremos. No existe cura y
hoy todo lo que se puede hacer por un niño afectado es enfocarse en lograr
el menor sufrimiento y la mayor calidad de vida.
Beatriz y Javier no tuvieron la oportunidad que
tienen las familias que viven en Madrid o Barcelona de tener un equipo de
paliativos pediátricos que les fuera enseñando los cuidados de Hugo en casa
y que les evitara numerosas internaciones en el hospital de Zaragoza. Ellos
tuvieron que viajar con frecuencia a Madrid, con todo lo que ello implicaba
para el pequeño, para que el equipo de cuidados paliativos pediátricos del
Hospital Niño Jesús pudiera guiarles en el cuidado de Hugo.
Fue solo en la etapa final, apenas un mes antes,
cuando se creó un equipo específico en el hospital de Zaragoza, y aunque
Hugo no tuvo la posibilidad de morir en su casa, sus padres pudieron
experimentar la gran diferencia que supone contar con un equipo experto que
los acompañara en los últimos días de vida de su hijo.
Hugo y su familia solo pudieron contar con la
ayuda de un equipo de cuidados paliativos pediátricos en los últimos
momentos de su vida. Laura Lafuente
Hablar de niños y de muerte es uno de los grandes
tabúes de nuestra sociedad. Este silencio se transforma en un obstáculo para
el desarrollo de la creciente necesidad de los cuidados paliativos, un
problema global de desigualdad sanitaria sobre el que la Organización
Mundial de la Salud ya ha alertado desde que lo plasmó en cifras y
recomendaciones en la Asamblea Mundial de 2014.
El pasado sábado 13 de octubre fue el Día Mundial de
los Cuidados Paliativos, una campaña celebrada bajo el lema #PorqueYoImporto que
tuvo poco eco en los medios y en la que los niños tuvieron menos cabida aún.
Nos resulta automático relacionar cuidados paliativos con personas mayores,
y sin embargo los niños también se mueren, a veces con diagnósticos
irrevocables desde su nacimiento, y son no solo ellos, si no todo su núcleo
familiar, el que necesita contención, acompañamiento y guía en esta
experiencia extrema.
Hoy se calcula que en España cerca de 15.000 niños
necesitan cuidados paliativos por sufrir una enfermedad terminal o limitante
cada año, pero solo un 16% los recibe. La mayoría de los niños que se mueren
lo hacen por enfermedades raras, congénitas o neurológicas. Al contrario de
lo que se cree, el cáncer tiene una incidencia menor, en torno al 12%. Solo
hay unidades móviles y con internación domiciliaria en Madrid y Barcelona, y
a pesar de que en los dos últimos años se ha avanzado en muchas iniciativas
en diferentes hospitales españoles, todavía nos queda un largo recorrido
para llegar a un trato igualitario a nivel nacional.
Pero no se trata de demostrar nada a través de
estadísticas, si no de hablar de historias concretas, de niños que tienen un
sufrimiento que se puede minimizar e instruir a sus familias para que no
estén enfocadas en el destino fatal que acecha tras el diagnóstico, sino en
los días de vida que aún se pueden disfrutar. El horizonte de la muerte no
puede detener a la vida.
Porque de eso se tratan los cuidados paliativos: no
de prolongar la vida, si no de mejorarla. Los médicos y en especial los
pediatras se forman para tener capacidad resolutiva y salen de las
universidades con el mandato de curar. Sin embargo, cada vez son más los
profesionales que asumen que la medicina solo cura a veces, en ocasiones
alivia; pero siempre, siempre ha de tener el mandato de acompañar y
confortar a la persona que sufre.
Un médico de cuidados paliativos sabe de antemano que
muchos de sus pacientes morirán y sin embargo está absolutamente centrado en
su vida. Lograr que esa vida sea la mejor posible es su especialidad.
Trabaja en un equipo multidisciplinar que aborda la enfermedad con un
enfoque biológico, psicológico, social y espiritual.
La mayoría de los niños que se mueren lo hacen
por enfermedades raras, congénitas o neurológicas; el cáncer tiene una
incidencia menor, en torno al 12%. Laura Lafuente
Si habláramos más de la muerte, seguramente
tendríamos un sistema sanitario más eficaz en los cuidados paliativos, más
eficiente desde el lado de los recursos y marginaríamos menos a las personas
que sufren y no los obtienen.
Es esencial que un niño deje de ser tratado como un
diagnóstico para volver a ser niño. Una frase muy escuchada por los padres
de niños con diagnóstico terminal es aquella de "no hay nada que hacer".
Pero no hay mayor trampa en medicina que esta. El momento del diagnóstico es
determinante y es justo el momento en el que hay un pronóstico de otro tipo
de vida, más corta, más dependiente, pero vida.
Hay muchísimo que hacer. Y cuando hay cuidado la vida
se transforma, aunque el final esté próximo. Un equipo de cuidados
paliativos pediátricos influye positivamente en el curso de la enfermedad y
desata un trabajo en equipo entre especialistas, terapeutas y psicólogos en
perfecta coordinación y armonía con la familia, que hace que la
incertidumbre no aceche en cada situación que se presenta, y que el miedo a
la muerte se transforme en la ambición de vivir y disfrutar cada día de la
mejor forma posible.
|
